先天性十二指肠闭锁
概述:先天性十二指肠闭锁(congenital duodenal atresia) 是胚胎时期,肠管空泡化不全所引致,属肠管发育障碍性疾病。病儿可伴有其他发育畸形,如21号染色体三体畸形(先天愚型,Down综合征)。1733年Calder首先描述本病,但直到1916年才第1次为患此病的婴儿施行手术治疗。到1931年仅有9例成活记录。1941年Ladd及Gross两位专家采用的手术方法被确认且沿用至今。
 流行病学
流行病学
流行病学:本病多见于
早产儿,其发生率尚无确节统计。美国芝加哥儿童医院346例新生儿
肠梗阻中有本病109例,占31.5%。70%病例伴有其他畸形,如先天愚型(20%)、先天性心脏病、食管闭锁、肛门闭锁、环状胰腺、肠旋转不良等。约30%病例伴有明显
黄疸,偶伴发胆道闭锁。
 病因
病因
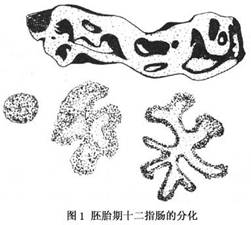
病因:正常肠道发育过程分3个阶段:①管腔开通阶段,在胚胎初期小肠已形成一个贯通的肠管。②上皮细胞增殖阶段,胚胎5~10周时上皮细胞增生繁殖,使肠腔闭塞,形成暂时充实期。③再度腔化阶段,胚胎11~12周时完成,闭塞肠管内出现很多空泡,彼此相互融合,使管腔再度沟通(图1)。如果胚胎肠管发育在第2或第3个月中发生障碍,某段没有出现空泡,停留于实质期,或出现空泡但未彼此融合,或融合不全,将形成肠管的闭锁或狭窄。有人认为胎儿时期肠管血循环障碍,阻碍了小肠正常发育也可产生闭锁。如脐环收缩太快、胚胎8周前胃肠管为直管状,以后肠道发育快、腹腔扩大慢,致使小肠变弯曲,腹腔容纳不下,突入脐囊内,10~12周腹腔增大,突出的中肠做逆时针方向旋转,还纳入腹腔,还纳前脐环收缩,影响该段小肠血液循环,引起萎缩,发展成狭窄或闭锁。如小肠营养血管异常,有缺损或分支畸形,或发生肠套叠均可致发育不良。
 发病机制
发病机制
发病机制:
1.好发部位 先天性十二指肠闭锁可位于十二指肠的任何部位,但以胆总管、胰管、壶腹附近最多见,病变多在十二指肠第二段壶腹部,一般认为壶腹远端的病变较近端为多见。
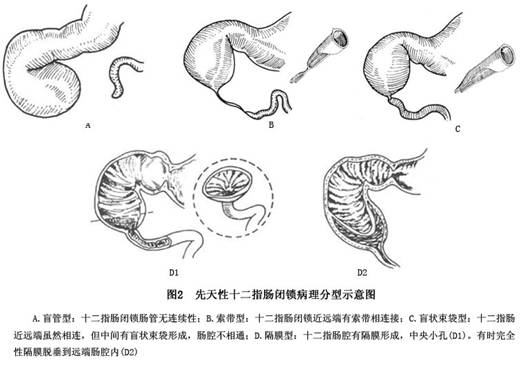
2.病理类型 先天性十二指肠闭锁常见有4种类型:
(1)盲管型:十二指肠近端终止于异常扩张的盲管,远端细小并与近端分离,肠管失去其连续性(图2A)。
(2)索带型:十二指肠近远端均盲闭,两者之间有纤维索带相连接,此型最为罕见(图2B)。
(3)盲状束袋型:十二指肠近远端虽然相连,但中间有盲状束袋形成,肠腔不通,且近端与远端直径差异甚大(图2C)。
(4)隔膜型:此型最多见,占十二指肠闭锁的85%~90%。其特征为肠管保持连续性,但在第2段或第3段的肠腔内有一隔膜,形如蹼状,可为单个隔膜,也可能为多发性隔膜,多数位于法特乳头附近,引起不同程度的十二指
肠梗阻。隔膜中央或边缘有一小孔,直径如探针粗细,食物通过困难(图2D)。无孔的隔膜则出生后就发生梗阻,孔大的隔膜可无症状或症状轻微。Krieg(1937)曾收集十二指肠先天性隔膜病例21例,对其中的18例作了隔膜孔的有无、大小与发病时间的关系的统计,说明隔膜的孔愈大,出现的症状愈迟(表1)。有的在儿童期或成人期始出现症状。在解剖上虽是不完全性闭塞,但在功能方面,实际上相当于闭锁;有时隔膜为完全性,在解剖上也是闭锁,某些病例隔膜可以脱垂到第3段内。
3.病理改变 闭锁型者造成完全性梗阻,梗阻近端的十二指肠和胃扩张,可较正常直径粗几倍,肠壁肥厚,蠕动力减退;梗阻远端的十二指肠萎瘪细小,在完全性闭锁病例其腔内没有气体,比筷子还细,其壁非常薄。若为有孔隔膜型者造成不完全性梗阻,其梗阻近端肠管肥厚,扩张程度与肠腔狭窄程度及病程长短有关。
 临床表现
临床表现
临床表现:多为
早产儿,临床主要表现为呕吐。出生后数小时即可发生,呕吐物为胃和十二指肠液,多含有胆汁。喂奶后呕吐量渐增多。24~36h内可排1~3次胎便,以后只排少量粘稠液体。新生儿出现顽固性呕吐,就诊较早。但少数患儿呕吐呈间歇性,病情轻,就诊晚。还有少数患儿十二指肠隔膜位于胆总管开口之上,则呕吐物中不含胆汁。主要体征是上腹部胀满,可见从左至右的蠕动波,但不能触及肿物。
 并发症
并发症
并发症:由于持续性呕吐,患儿可发生
脱水、电解质紊乱,亦常继发
吸入性肺炎。
 实验室检查
实验室检查
实验室检查:
1.羊水细胞学检查 当母亲羊水过多,或超声检查高度怀疑胎儿有高位梗阻时,可行羊膜腔穿刺羊水细胞学检查,确定是否合并有染色体畸形存在。
2.Farber试验 用1%温盐水或1%过氧化氢液灌肠,无大量胎便排出,可排除胎粪性便秘及先天性巨结肠。胎便检查无胎毛及角化上皮,说明胎粪内不含羊水内容物,胎儿期已产生肠闭锁。配合肛门指诊,可助于诊断。
 其他辅助检查
其他辅助检查
其他辅助检查:
1.腹部X线检查 立位腹部平片或碘造影检查十二指肠闭锁可显示胃和十二指肠第1段内有扩大气液平面,即典型的“双泡征”,整个腹部其他地方无气体(图3)。
2.B超检查 除可以作临床诊断外,还可以用于产前检查,特别是线阵型实时超声扫描检查可显示十二指肠闭锁胎儿腹内两个典型的液区,提示本病的诊断,供生后正确诊断和有准备地进行治疗的参考。
3. 肛门指检 排除肛门闭锁的可能。
 诊断
诊断
诊断:符合下列情况高度怀疑肠闭锁。
1.
早产儿,体重在2500g以下。生后即开始发生持续性呕吐,量大,呈喷射状。
2.生后24~36h内无正常胎便排出,并有进行性
腹胀。
3.母亲于妊娠早期发生妊娠并发症或有病毒性感染,妊娠后期
羊水过多。
4.肛门指检排除肛门闭锁的可能,Farber试验胎便无羊水内容物。
5.腹部X检查可见胃和十二指肠近端扩张,呈“双气泡征”。整个腹部其他地方无气体,可证实十二指
肠梗阻。
 鉴别诊断
鉴别诊断
鉴别诊断:先天性十二指肠闭锁应与以下疾病鉴别。
1.幽门闭锁和隔膜 呕吐物不含胆汁。腹部立位X线平片只见胃扩张伴液平。钡剂检查可见梗阻部位在幽门窦部。
2.先天性肥厚性幽门狭窄 呕吐物不含胆汁,且发病在生后2~3周。右上腹可触及橄榄形肿块。钡餐及B型超声均显示幽门管狭窄且延长。
3.环形胰腺 本病也表现为十二指肠第2段梗阻。有时与十二指肠闭锁或狭窄合并发生,因此从临床检查不易鉴别,需经手术确诊。
4.先天性肠旋转不全 本病表现主要症状之一为十二指肠第2段梗阻。钡灌肠检查显示盲肠位置异常,多位于上腹部可作为诊断依据。
5.其他 尚须与胎粪性腹膜炎、先天性巨结肠,先天性索带压迫十二指肠引起
肠梗阻等疾病相鉴别。
 治疗
治疗
治疗:确诊后应立即进行手术,可行十二指肠侧侧吻合术。术前的治疗包括禁食、胃肠减压、输液、输血、矫正脱水、维持营养和提高机体抵抗力、控制感染。也有主张行十二指肠隔膜切除术,该术式操作简便、损伤小,且符合生理功能。但位于十二指肠降部的隔膜在胆总管和胰管附近,甚至后两者可直接开口于隔膜上,此时该术式有可能损伤胰胆管开口,但有学者则主张将胰胆管开口处的隔膜保留一些,并对切除的隔缘不作连续锁边缝合。
 预后
预后
预后:有资料显示,手术死亡率约为30%。由于术前准备及静脉营养,死亡率已下降至5%~10%。在新生儿期,如果Down综合征确诊后,与患者家属商量,决定是否手术。随访结果发现,十二指肠闭锁的病人术后有良好的生活质量,仅有轻微或根本无症状。但是,有研究资料表明,仍可有巨十二指肠、胆汁反流式胃炎的存在。尽管有这些发现,病人通常是无症状的,亦毋须进一步治疗。
 预防
预防
预防:对伴
羊水过多的孕妇应警惕先天性畸形发生的可能。羊水穿刺造影和羊水甲胎蛋白、乙酰胆碱酯酶同时升高有助于产前诊断。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制

 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查

 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后